糖尿病の用語辞典
さまざまな感染症にかかりやすくなっている状態。糖尿病で血糖コントロールがよくないと、白血球の殺菌力が低下し免疫機
[1型糖尿病]
[1,5-アンヒドログルシトール]
[一次
自己免疫疾患(免疫機
血糖コントロールの指標の一つ。検査時点から過去数日間の血糖状態を反映します。尿糖の排泄とともに数値が低下するので、検査結果は高いほどよく、基準値は14.0μg/mL以上です。軽度の高血糖にも敏感に反応します。
健康な人あるいは
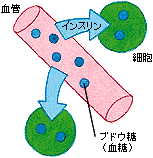 |
膵臓のβ細胞で作られているホルモンで、血液中のブドウ糖を細胞内に取り入れエネルギーとして利用する際に必要です。糖尿病は、このインスリンの分泌量が減少したり、細胞のインスリンに対する感受性が低下して、ブドウ糖が利用されにくくなり血液中に増加する病気です。
[インスリンアレルギー]
[インスリン依存状態]
[インスリン拮抗ホルモン]
[インスリン自己抗体] → 自己抗体
治療に用いるインスリン製剤に対して起こるアレルギー反応のこと。ブタやウシのインスリンを使用している場合に起こりやすく、ヒト型インスリンの場合はほとんど起こりません。
膵臓からのインスリン分泌がほぼゼロとなり、インスリンが絶対的に不足するため、インスリン療法を行い体外からインスリンを補給しなければ、生命を維持できない状態です。
インスリンの作用と相反する作用をもち、血糖値を上昇させるホルモンです。グルカゴンや副腎皮質ホルモン、成長ホルモン、アドレナリン、ノルアドレナリンなどがあります。
| インスリン製剤の種類と作用時間 | |
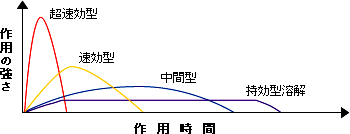 |
インスリン療法に用いる薬。以前はブタやウシの膵臓から抽出したインスリンが使用されていましたが、現在は遺伝子工学によって作られたヒト型インスリンとその類似製剤(アナログ製剤)が用いられています。血糖降下作用の作用発現までの時間・作用の持続時間によって、超速効型、速効型、中間型、持続型(持効型溶解)の4種類に大別でき、また、それらを混ぜ合わせた配合(混合)製剤があります。なお、インスリンの作用は注射する量(単位数)の多寡の影響を受け、単位数が少ないときは多いときよりも速く作用します。
インスリン製剤一覧
| 一般名 | 製品名 | 作用発現時間 | 最大作用時間 | 作用持続時間 |
| ■超速効型インスリンアナログ製剤 | ||||
| インスリン アスパルト | ノボラピッド | 10〜20分 | 1〜3時間 | 3〜5時間 |
| インスリン リスプロ | ヒューマログ | 0.25時間未満 | 0.5〜1.5時間 | 3〜5時間 |
| インスリン グルリジン | アピドラ | 15分未満 | 0.5〜1.5時間 | 3〜5時間 |
| ■速効型ヒトインスリン製剤 | ||||
| 生合成ヒト中性インスリン | ノボリンR | 約0.5時間 | 1〜3時間 | 約8時間 |
| ヒトインスリン | ヒューマリンR | 0.5〜1時間 | 1〜3時間 | 5〜7時間 |
| ■中間型インスリンアナログ製剤 | ||||
| 中間型インスリンリスプロ | ヒューマログN | 0.5〜1時間 | 2〜6時間 | 18〜24時間 |
| ■中間型ヒトインスリン製剤 | ||||
| 生合成ヒトイソフェンインスリン | ノボリンN | 約1.5時間 | 4〜12時間 | 約24時間 |
| ヒトイソフェンインスリン | ヒューマリンN | 1〜3時間 | 8〜10時間 | 18〜24時間 |
| ■持効型溶解インスリンアナログ製剤 | ||||
| インスリン デグルデク | トレシーバ | 該当なし※ | 明らかなピークなし | >42時間 |
| インスリン デテミル | レベミル | 約1.0時間 | 3〜14時間 | 約24時間 |
| インスリン グラルギン | ランタス | 1〜2時間 | 明らかなピークなし | 約24時間 |
| ■混合型インスリンアナログ製剤 | ||||
| インスリン リスプロ 混合製剤-25 | ヒューマログミックス25 | 0.25時間未満 | 0.5〜6時間 | 18〜24時間 |
| 二相性プロタミン結晶性 インスリン アスパルト | ノボラピッド30ミックス | 10〜20分 | 1〜4時間 | 約24時間 |
| ノボラピッド50ミックス | 10〜20分 | 1〜4時間 | 約24時間 | |
| インスリン リスプロ 混合製剤-50 | ヒューマログミックス50 | 0.25時間未満 | 0.5〜4時間 | 18〜24時間 |
| 二相性プロタミン結晶性 インスリン アスパルト | ノボラピッド70ミックス | 10〜20分 | 1〜4時間 | 約24時間 |
| ■混合型ヒトインスリン製剤 | ||||
| 生合成ヒト二相性 イソフェンインスリン | ノボリン30R | 約0.5時間 | 2〜8時間 | 約24時間 |
| イノレット30R | 約0.5時間 | 2〜8時間 | 約24時間 | |
| ヒト二相性 イソフェンインスリン | ヒューマリン3/7 | 0.5〜1時間 | 2〜12時間 | 18〜24時間 |
※:定常状態において作用が持続するため
[インスリン抵抗性]
[インスリン抵抗性改善薬] → チアゾリジン薬、ビグアナイド薬
[インスリン抵抗性指数]
[インスリン抵抗性症候群]
[インスリン非依存状態]
[インスリン分泌]
[インスリン分泌指数]
[インスリンポンプ]
[インスリン療法]
[インポテンツ] → 勃起障害
※ヘモグロビンA1c(HbA1c)等の表記は記事の公開時期の値を表示しています。
Copyright ©1996-2024 soshinsha. 掲載記事・図表の無断転用を禁じます。
インスリンの作用を受ける細胞の感受性が悪くなること。インスリン抵抗性は2型糖尿病の原因となるほか、高血圧や動脈硬化の進行とも関わりがあると考えられています。なお、シックデイ(糖尿病の人が糖尿病以外の病気にかかったとき)には、一時的にインスリン抵抗性が強まります。
インスリン抵抗性の程度を正確に調べるための検査は、大掛りな機器が必要になったり長時間かかったりするので、大勢の患者さんに行うにはあまり適していません。そこで、空腹時の血糖値(mg/dL)と血中インスリン濃度(μU/mL)を掛けて405で割った値「インスリン抵抗性指数」から、およそのインスリン抵抗性を把握するという簡便な方法が、インスリンの自己分泌が比較的保たれている患者さんに対する検査法として行われます。この指数が1.6以下の場合は正常、2.5以上の場合にはインスリン抵抗性があるとされ、数値が大きいほどインスリン抵抗性が強いと考えられます。またこの指標とは別に、早朝空腹時の血中インスリン濃度が15μU/mL以上の場合にも、インスリン抵抗性の存在が強く疑われます。
肥満や2型糖尿病でインスリン抵抗性のある状態では、高インスリン血症、血清脂質高値、高血圧などを併発することが多く、それらが互いに悪影響を及ぼしあって動脈硬化を加速度的に進行させ、虚血性心疾患などを起こすという、かつて提唱された考え方。現在のメタボリックシンドロームの概念の一つ。
インスリン分泌の低下やインスリン抵抗性から、相対的なインスリン作用不足にある高血糖状態です。インスリン療法を行わなくても、ほかの治療法(食事療法や運動療法、経口薬療法)で生命を維持できます。ただし、血糖コントロールのためにインスリン療法が必要なケースもあります。
膵臓でインスリンが作り出され、それが血液中に放出されること。インスリン分泌には二つのパターンがあります。24時間少しずつ持続して分泌される「基礎分泌」と、食後の血糖値上昇に反応して分泌される「追加分泌」の二つです。2型糖尿病では通常、追加分泌は不足するものの基礎分泌はある程度保たれていますが、1型糖尿病では基礎分泌もほとんどなくなります。
インスリンの自己分泌がどの程度残っているかを調べる方法はいくつかありますが、糖尿病を診断するときに行う経口ブドウ糖負荷試験と同じ方法でも調べることができます。早朝空腹時と、75gのブドウ糖を溶かした水を飲んでから30分後の血中インスリン濃度(μU/mL)の差を、同じ時間内で生じた血糖値(mg/dL)の差で割った値「インスリン分泌指数」が小さいほど、インスリンの自己分泌力が低いと考えられます。健康であればインスリン分泌指数は0.4以上、糖尿病ではふつう0.4未満になります。また、糖尿病
インスリン持続皮下注入療法を行うための器具。
インスリン製剤を注射して血糖コントロールする治療法。1型糖尿病では必須で、2型でも他の治療法で血糖値が治療目標まで下がらない場合や、妊娠希望時・妊娠中などに行われます。1日の注射回数から、2回法、3回法などのパターンがあって、患者さんのインスリン分泌状態にあわせて選択されます。
治療や療養についてかかりつけの医師や医療スタッフにご相談ください。

 医療・健康情報グループ検索
医療・健康情報グループ検索