ニュース
2014年05月12日
尿中L-FABP検査 より確実な糖尿病性腎症・心腎連関の進行抑止
- キーワード
- 糖尿病の検査(HbA1c 他)
糖尿病性腎症を原因とする透析患者数の増加が続いている。糖尿病性腎症の治療では、透析への進展抑制に加えて、腎機能低下に伴い好発してくる心血管イベントを防ぐことが重要な目標。糖尿病患者の中からより早期に腎症の進行や心血管イベントのハイリスク者を確実に抽出し、積極的に介入することが求められている。
糖尿病性腎症による透析導入の急増
糖尿病性腎症は1998年に透析導入の原疾患の第1位になり、2011年には全透析患者でみても原疾患のトップとなった。その後、原因疾患第2位の慢性糸球体腎炎との差が拡大している(図1)。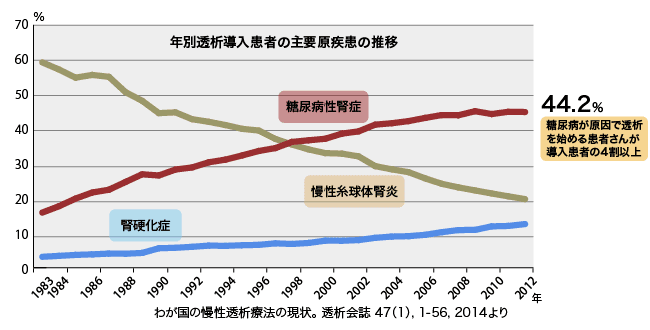
図1 透析療法の原疾患別にみた患者数の推移
また、透析療法には患者1人あたり年間約500万円を要するとされ、患者数の増加がその医療費の増大に直結する。このような点でも、糖尿病性腎症による透析導入を減らすことが社会的な課題となりつつある。
CKDにおける心腎連関
しかし、糖尿病性腎症の問題は透析患者数増加の主要原因であることにとどまらない。つまり、「透析導入を抑止できれば治療は成功」とは言えない。その理由は、腎機能の低下に伴い心血管イベントが増加することによる。これは「心腎連関」と呼ばれ近年、特に注目されている。この点を少し言い方を変えて表現すると、糖尿病性腎症などの慢性腎臓病(CKD)では、それ自体が進行して末期腎不全に至る前に、しばしば心筋梗塞や脳卒中によって生命予後を規定されてしまうということだ。よって腎機能低下を早期に見いだすことは、腎臓だけでなく心血管イベントを防ぐためにも重要と言える。
腎症進行や心血管イベントのハイリスク患者を抽出するには
以上を背景として、糖尿病性腎症をより早期に診断し、治療介入後もその経過を注意深く観察する必要性が高まりつつある。現在、糖尿病性腎症の早期診断には尿中微量アルブミン検査が用いられているが、正常と判定される30mg/gCr未満であっても心血管イベントのリスクがあるとの報告が複数あり、かつ、保険制度の関係で糖尿病以外による腎疾患を疑う場合には微量アルブミン尿検査を行うことができない。このような状況で、微量アルブミン尿検査を補完する別の検査の実用化が望まれていたが、最近、尿中L-FABP(L型脂肪酸結合蛋白)に関する報告が多くみられるようになってきている。これはわが国で開発された検査法で、腎障害が進行する前の尿細管虚血や酸化ストレスによって尿中に排出されるL-FABPを検出するもの。2011年8月に保険収載され約3年、糖尿病性腎症の早期発見や尿中微量アルブミン検査との併用による糖尿病性腎症のハイリスク患者抽出に使用されてきている(図2)。また、食事療法・運動療法などのきめ細かなフォローアップへの応用も期待される。
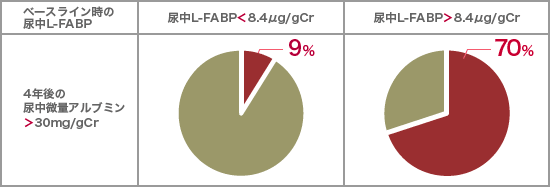
図2:微量アルブミン尿期の2型糖尿病患者104例を4年間フォローアップし、
病期が進行した割合〔Kamijo-Ikemori, Diabetes Care 34:691–696, 2011より〕
尿中L-FABPについてこれまでにわかっている主な特徴を以下にまとめる。
尿中L-FABPの特徴(主に糖尿病性腎症について、既報からのまとめ)
これらの特徴を有する尿中L-FABPは、糖尿病性腎症の早期診断や病期のモニタリング、心血管イベントのハイリスク患者抽出に有用な検査として関心を集めている。また、最近は人間ドックの健診項目として糖尿病をはじめとする生活習慣病の予防にも役立てられている。- 正常アルブミン尿期であっても健常者より尿中L-FABPは有意に高値である
- 腎症の進行に伴い尿中L-FABPが上昇する
- 尿中L-FABPが高い群ほど、その後の腎症が有意に進行する
- 微量アルブミン尿期、あるいは正常アルブミン尿期であっても、尿中L-FABPが高い群では、その後の腎・心血管イベントが有意に高い
- その他、急性腎障害(AKI)との関連等について多数の報告
なお、糖尿病性腎症の場合、保険上3カ月に1回測定でき、微量アルブミン尿との同時測定も可能。
[ DM-NET ]
日本医療・健康情報研究所
糖尿病の検査(HbA1c 他)の関連記事
- 針を刺さない血糖測定への挑戦―「超音波」で血糖の状態を知る新技術
- 糖尿病の人の熱中症を防ぐための10ヵ条 猛暑は血糖管理を悪化させる? 十分な対策を
- 減塩食が糖尿病の合併症リスクを低下 塩分を減らすと血圧を下げられる 【おいしく減塩する方法】
- 糖尿病と肥満のある人が体重を減らすとお得がいっぱい たとえ減量に失敗してもメリットが 食事日記をつければ成功率は2倍に
- 肥満のある人が体重を減らすと糖尿病リスクは大幅減少 中年期の体重管理は効果が高い 血糖値を下げる薬を止められる人も
- 糖尿病の合併症を防ぐために「高血糖」と「高血圧」の治療が必要 高血圧があるとリスクは3倍に上昇
- 【笑いが糖尿病を改善】 お笑いライブ鑑賞でストレスが減り楽観性が向上 「笑いヨガ」の効果
- 糖尿病の人は歯を失いやすい 血糖管理が良好だと歯も丈夫に 糖尿病の治療と歯科受診が大切
- 腎臓病は糖尿病の人が発症しやすい合併症 腎臓病の治療は進歩している 透析にならないために
- 糖尿病と高血圧があると腎臓病リスクが上昇 運動時間をわずか5分増やすだけで血圧は低下【高血圧の日】

 医療・健康情報グループ検索
医療・健康情報グループ検索