ニュース
2015年08月17日
糖尿病性腎症の病態と治療〜バイオマーカー・尿中L-FABPの可能性
- キーワード
- おすすめニュース 糖尿病の検査(HbA1c 他) 糖尿病合併症
次に治療について話を進める。糖尿病性腎症の治療は血糖管理、血圧管理、そしてレニン-アンジオテンシン系の抑制が3本柱であり、これに脂質管理や食事療法、尿酸の管理など包括的な治療が必要とされてくる。冒頭に述べたように糖尿病性腎症は高血糖特有の細小血管合併症であることから、血糖管理の強化によりその発症・進展が抑制される。実際にそのことを示した大規模臨床研究は、UKPDS、ACCORD、ADVANCEなど枚挙に暇がない。
一方で厳格な血糖管理により重症低血糖の増加と、それによるものと考えられる心血管イベントや死亡のリスクが上昇することが近年明らかになった。そこで現在は、すべての患者に一律の血糖管理目標を掲げるのではなく、年齢や罹病期間、臓器障害、低血糖リスク等を考慮し個別に設定することが推奨される。
では、低血糖リスクの高い患者とはどのような患者だろうか。ADVANCEからは、高齢、罹病期間が長い、認知機能低下などとともに、クレアチニンが高いこと、つまり腎機能が低下していることが低血糖リスクとして報告されている。腎機能低下によりインスリンの分解が遅延することや腎における糖新生が低下することがその理由と考えられ、腎機能が低下してきた場合、それまでどおりの治療を漫然と継続していると低血糖を起こしやすくなってくる。また、腎性貧血を来してESA製剤を用いた場合、HbA1cが見かけ上低値になることにも注意が必要だ。
この他にCGMを用いた検討からは、HbA1cが同等であっても血糖変動幅が大きいほど心血管イベントが好発することが示されている。以上をまとめると、低血糖回避とともに食後高血糖是正も念頭に置きながら良好なHbA1cを目指すことが、現在の糖尿病治療と言える。
さて、尿中L-FABPに話を進める。FABP(Fatty Acid Binding protain)は脂肪酸結合蛋白の総称であり、その肝臓タイプがL-FABPで、これは肝臓と腎臓の尿細管に特異的に発現している。血中においては肝障害でも高値を示すが尿中では尿細管障害が存在するときのみ高値を示す。
ところで従来、尿検査で用いられてきたアルブミンや?型コラーゲン、NAGなどの指標はすべて、糸球体または尿細管が障害された結果として尿中に漏れ出ててくる物質を定量するものだ。しかし尿中L-FABPは、腎の虚血や酸化ストレスによって増加し、過酸化脂質と強く結合してそれを細胞外へ排出することで細胞を保護するように働くと推測されている。つまり、尿細管障害が進行した結果ではなく、障害が正に進行しつつある過程で検出されると考えられる。
前述のように糖尿病性腎症は、古典的には糸球体硬化症とされているのだが、実際には尿細管間質の障害も非常に強いことが知られている。事実、糖尿病性腎症の病期別に尿中L-FABPの値をみると、病期の進行と相関して高値になり、しかもアルブミン尿が陰性の段階から上昇していることがわかる(図4)。
尿中L-FABPは糖尿病性腎症の病期進行とともに増加し、健常者に比べて腎症前期から有意に高値を示す。
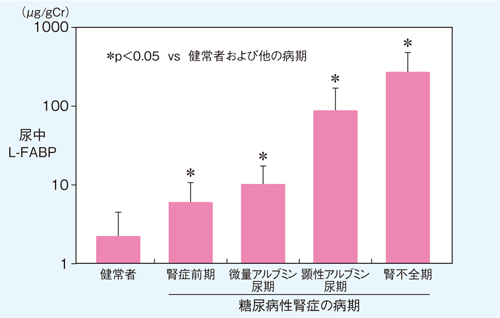
〔Kamijo-Ikemori A, et al. Diabetes Care 34(3): 691-696, 2011〕
おすすめニュースの関連記事
- 「あなたを変える10の体操」すぐにできる運動動画を公開 【毎年2月は「全国生活習慣病予防月間」
- 【リーフレット公開中】1月23日は「一無、二少、三多の日」
2月1日から「全国生活習慣病予防月間2026」がスタート! - 「糖尿病が強く疑われる人」は推計1,100万人―「国民健康・栄養調査」
- 糖尿病ネットワーク【2025年に多く読まれたニュース トップ10】
- 肥満でない人は糖尿病発症前に体重が減少する傾向にあることを発見
- 【抽選でプレゼント】健康な方の高めのHbA1c対策に!「明治ヘモグロビンA1c対策ヨーグルト」発売記念キャンペーン[PR]
- 歯磨きだけでは不十分?「歯間ケア」が良好な血糖管理に関係する可能性
- 科学的データで見る「ラーメンを食べる頻度」と「健康リスク」の関係
- 糖尿病の人の熱中症を防ぐための10ヵ条 猛暑は血糖管理を悪化させる? 十分な対策を
- 糖尿病の人は「サルコペニア」にご注意 筋肉の減少にこうして対策 何歳からでも予防・改善が可能

 医療・健康情報グループ検索
医療・健康情報グループ検索