ニュース
2014年07月08日
CKD・糖尿病性腎症の疾病管理〜バイオマーカーL-FABPの可能性〜
- キーワード
- フットケア情報ファイル 糖尿病の検査(HbA1c 他)
では、個別化医療を実践するには何を指標とすればよいのであろうか。
冒頭に述べたようにCKDの治療目的は、腎機能低下の進行とそれに伴い増大する心血管疾患の危険性を抑制することにある。そこで問題になるのは現在用いられている血清クレアチニン値やeGFRでは、病期の把握が常に後手に回るということだ。血清クレアチニン値が上がるということは既に腎機能が低下してしまっていることにほかならず、それが上がる前の段階で、予後予測や治療強化の必要性を把握できる何らかのバイオマーカーがなくてはならない。
このような視点で今、我々が注目しているのが、尿中に排泄されるL型の脂肪酸結合蛋白、L-type fatty acid binding protein ’尿中L-FABP’だ。
L-FABPは近位尿細管上皮細胞の細胞質に発現しているわずか14kDaの低分子量蛋白で、貝殻状の構造をしており脂肪酸と結合する。糸球体からはアルブミンが1日約7g漏出しているが、腎機能が正常であればその大半が近位尿細管で取り込まれ、ライソゾームでアルブミンが加水分解される。一方、脂肪酸にはL-FABPが結合して細胞内小器官のミトコンドリアやペルオキシソームに輸送されて、β酸化を経てエネルギー源となる。
何らかの原因で漏出するアルブミン量が多くなると、近位尿細管の細胞質内で処理しきれない脂肪酸が増加し、それらは容易に過酸化を受けるため、尿細管間質に炎症が波及し障害が惹起される。このとき、脂肪酸の負荷によってL-FABPの発現が増強し、それが尿中に排泄される。
つまり、尿中L-FABPを測定することによって近位尿細管にかかる脂肪酸ストレスを推測でき、尿中L-FABPの高値は腎機能障害の進展リスクが高いことを意味する(図3)。近尿細管の脂肪酸ストレスを増大させるものとしては、先程から述べている尿蛋白のほか、腎虚血、腎毒性物質なども挙げられる。
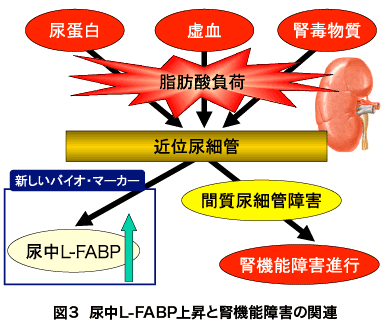
尿中L-FABPは2011年に保険収載されたが、その算定条件には「(1)腎機能が低下する以前の糖尿病患者に対して、本検査を行うことにより糖尿病性腎症の病期進行リスクを判別し、また、治療効果の判定にも使用できる可能性がある。(2)急性腎障害が確立されていない、敗血症または多臓器不全などの患者に対し、治療転帰を含めた重症化リスクを判別することで、血液浄化療法などの適応判断に利用可能性がある。」と記されている。この(1)に関する我々のデータを紹介する。
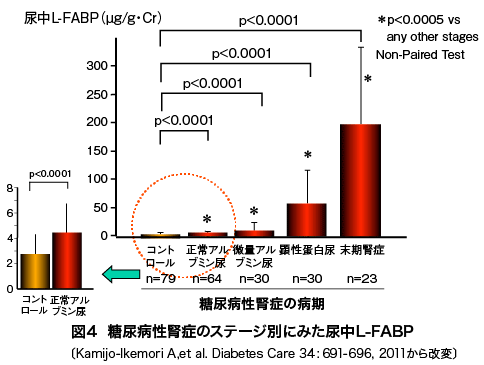
図4は2型糖尿病患者104名を4年間追跡した縦断研究において、登録時の糖尿病性腎症のステージ別にみた尿中L-FABPである。ステージの進行とともに尿中L-FABPが有意に高値になることがわかるが、そけだけではなく、微量アルブミン尿も呈していない正常アルブミン尿であっても非糖尿病のコントロール群に比して尿中L-FABPが有意に高値を示している。即ち尿蛋白がまだ排泄されていなくても、既に腎臓には糖尿病による何かしらのストレスがかかっているということだ。
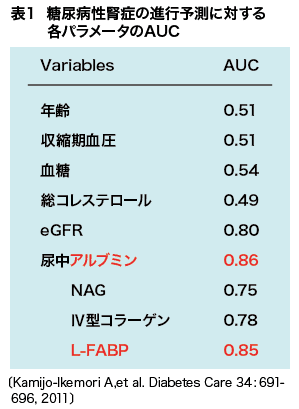
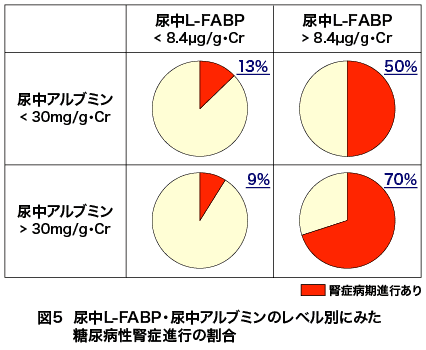
そして追跡開始から4年後の腎症進行に対する各検査指標の予測能をROC曲線下面積(AUC)で比較した結果が表1だが、尿中L-FABPと尿中アルブミンが病期進行の優れた予測マーカーとして抽出された。そこでこの2項目をそれぞれの基準値で二分し合計4群に分け病期進行の予測能を比較すると、図5のように尿中L-FABPの予測能が高く、両者の併用によりさらに精度が向上することが示された。なお、尿中L-FABPによる予後予測については1型糖尿病患者を対象とする検討もデンマークで行われ、有用性が報告されている。
フットケア情報ファイルの関連記事
- 京都大学発の新たな人工皮膚が承認 「糖尿病性潰瘍」に効果
- 糖尿病患者の痛風リスクがフェノフィブラートで半減 FIELD試験
- 糖尿病腎症による透析導入はやや減少 「健康日本21」中間評価
- 腎臓専門医への「紹介基準」を公表 日本糖尿病学会・日本腎臓学会
- PCSK9阻害薬の適正使用フローチャート 動脈硬化学会が見解を表明
- 糖尿病の人は「足の冷え」「しびれ」に注意 足の動脈硬化を改善
- 自分の足を知ろう 「足潰瘍」は合併症 足切断の5分の4は防げる
- ウォーキングで下半身を強くすると運動を続けやすい 「老化は足から」
- 水虫に対策するための8つのケア 糖尿病の人は夏こそ「フットケア」
- 次の診療で足を見てもらおう 「PAD」(末梢動脈性疾患)にご注意

 医療・健康情報グループ検索
医療・健康情報グループ検索