ニュース
2014年02月18日
糖尿病により血管再生能力が衰える原因を解明 治療応用に期待
- キーワード
- フットケア情報ファイル 医療の進歩
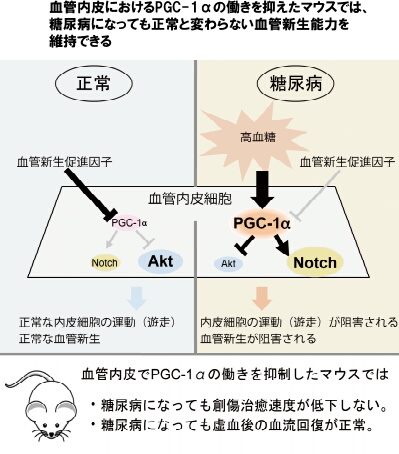
東京医科歯科大学は、糖尿病に伴う「血管内皮機能障害」と「血管新生能異常」が、高血糖によって「PGC-1α」と呼ばれるタンパク質の働きが亢進することで引き起こされることを解明したと発表した。PGC-1αを抑えることで、糖尿病になっても正常と変わらない血管新生能力を維持できるという。
糖尿病に合併する血管内皮機能の異常と血管新生能の低下を解明
糖尿病患者では、動脈硬化により血管が細くなったり詰まり、酸素や栄養の供給が不足する「閉塞性動脈硬化症」が起こりやすい。これが重症化すると「重症下肢虚血」になり下肢切断の原因となる。重症下肢虚血は糖尿病患者の10〜15%に認められる。
一方で、新たな血管を作って血流供給を増やす働き(血管新生・血管再生)が体には備わっているが、糖尿病を発症すると血管新生能が低下することが知られている。
研究チームは、肝臓や筋肉で糖尿病の進行に関与するタンパク質「PGC-1α」に着目し、血管内皮細胞(血管の内腔側に面する単層の細胞)での役割を調べた。
その結果、糖尿病マウスの血管内皮細胞や、患者から採取した血管内皮の前段階の細胞では、このタンパク質「PGC-1α」が増加し、毛細血管を作れなくなることを突き止めた。PGC-1αは、遺伝子情報をもとにタンパク質を作り出す効率を調節する分子で、細胞内のエネルギー産生を促進させる働きをもつ。
マウスを使った実験で、血管内皮でPGC-1αの働きを上昇させる操作を加えたところ、下肢虚血後の血流回復や皮膚の創傷治癒能力が損なわれ、糖尿病血管障害に似た病態を示した。さらに、血管内皮でPGC-1αの働きを抑えると、糖尿病になっても正常と変わらない血管新生能力を維持できることが分かった。
同成果は、東京医科歯科大学歯と骨のグローバルCOEおよび分子内分泌代謝学分野の澤田直樹特任講師(現 シカゴ大学准教授)、ハーバード大学のZolt Arany准教授、順天堂大学の田中里佳准教授、徳島大学の佐田政隆教授、東京大学らの共同研究グループによるもの。詳細は国際科学誌「Cell Metabolism」オンライン版に発表された。
糖尿病患者の血管内皮前駆細胞ではPGC-1αの量が増加
下肢切断にもつながる重症下肢虚血は糖尿病患者の10〜15%に認められる病態で、有効な治療法の確立が求められている。これまでの研究で、糖尿病患者では下肢に虚血が起こり、重症化しやすい理由として、虚血に反応して新たな血液を作り血流回復させるための能力(血管新生能)が大きく減弱していることが分かっていたが、その原因は不明だった。
また、「PGC-1α」は、糖尿病患者では肝臓でその量が持続的に上昇し、血糖値の上昇につながることや、骨格筋ではインスリンの作用が減弱する原因となり、糖尿病の発症を進展させる可能性が示されていたが、血管の細胞における役割は分かっていなかった。
そこで研究グループは、薬剤性(ストレプトゾシン)、食餌性(高脂肪食)、遺伝性(db/dbマウス、ob/ob マウス)による糖尿病マウスを使い検討した。その結果、それらすべてのマウスで、血管内皮におけるPGC-1αの量が健常マウスに比べ約1.5〜3倍に増加していることを確認した。
さらに、2型糖尿病患者の血液から採取した血管内皮へと分化する力をもつ「内皮前駆細胞」でも、健常者に比べPGC-1αの量が増加していることを確認した。内皮細胞に高濃度の糖を加えるとPGC-1αが増加したことから、糖尿病で内皮細胞のPGC-1αの量が上昇する主な原因が血液中の糖濃度によるものであることも突き止めた。
糖尿病マウスの内皮細胞と糖尿病患者の内皮前駆細胞を培養したところ、内皮細胞運動能の低下が確認された。健常なヒトとマウスの内皮細胞にPGC-1αを強制的に増加させる操作(過剰発現)を行った結果、糖尿病の内皮と類似した運動能の低下を確認した。
また、内皮でPGC-1αを過剰発現させた血管を培養したところ、内皮細胞の動きを止める細胞膜分子Notchが活性化され、新たな毛細血管を作り出す能力(血管新生)が抑制されることも確認した。さらにPGC-1α欠損マウスの内皮では、内皮運動能が上昇し、強い毛細血管形成能が示されることも確認したという。
糖尿病血管合併症の新たな治療法開発へ
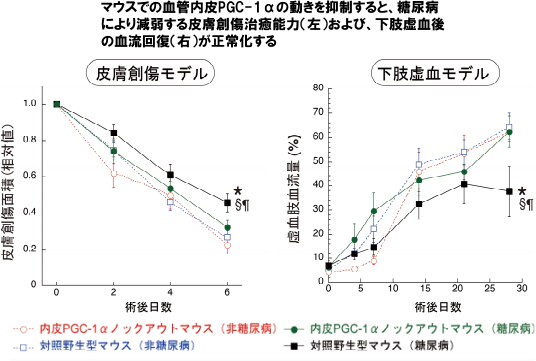
研究チームは、遺伝子操作を用いて血管内皮のPGC-1αを強制的に増加させたマウスを作成して実験を行った。その結果、糖尿病で認められる症状である「頸動脈の内皮を機械的に傷害した後の内皮再生速度が低下」、「背中の皮膚に創傷を作成した後の治癒速度が低下」、「大腿動脈摘出による下肢虚血後の血流回復能力の低下」といった症状が確認されたという。
また、血管内皮におけるPGC-1αの量を正常の3割程度に減少させたマウスを用いた実験では、糖尿病を発症させても糖尿病のないマウスとほぼ同様の健常な速度で創傷が治癒したほか、下肢虚血術後においても健常マウスと同等の正常な血流回復力を持っていることを確認した。
以上の結果から、血管内皮PGC-1αの働きを抑えることで、糖尿病による血管新生能の障害を防ぐことが可能であることが明らかになった。
[ Terahata ]
日本医療・健康情報研究所
フットケア情報ファイルの関連記事
- 京都大学発の新たな人工皮膚が承認 「糖尿病性潰瘍」に効果
- 糖尿病患者の痛風リスクがフェノフィブラートで半減 FIELD試験
- 糖尿病腎症による透析導入はやや減少 「健康日本21」中間評価
- 腎臓専門医への「紹介基準」を公表 日本糖尿病学会・日本腎臓学会
- PCSK9阻害薬の適正使用フローチャート 動脈硬化学会が見解を表明
- 糖尿病の人は「足の冷え」「しびれ」に注意 足の動脈硬化を改善
- 自分の足を知ろう 「足潰瘍」は合併症 足切断の5分の4は防げる
- ウォーキングで下半身を強くすると運動を続けやすい 「老化は足から」
- 水虫に対策するための8つのケア 糖尿病の人は夏こそ「フットケア」
- 次の診療で足を見てもらおう 「PAD」(末梢動脈性疾患)にご注意

 医療・健康情報グループ検索
医療・健康情報グループ検索