目と健康シリーズ Eye & Health
2015年05月20日
No.1. 目で見る眼の仕組みと病気

西葛西・井上眼科病院院長、東京女子医科大学名誉教授
堀 貞夫 先生
| も く じ | ||
|
| ||
眼球は奥行き約24ミリメートル、重量約7グラムのごく小さな感覚器です。しかし、人間がからだの外から受ける情報の80パーセント以上が、このふたつの、ガラス玉のように透き通った瞳〈ひとみ〉から入ってくるといわれています。眼は小さくてもとても大切な、情報の窓口なのです。
ハ〜イ、みんな元気! あれ、どうしたの? なんだかうかない顔して、どこか具合でも悪いの?
あっ、ごめんネ。自己紹介もしないで急に話しかけちゃって。あたしの名前はアイ。みんなには「アイちゃん」って呼ばれているの。よろしくね!
実はネ、今とっても興味をもっていることがあるの。なんだと思う?
それはネ、人の目なの。目って、とっても神秘的でしょ。黒い目、青い目、やさしい目、こわ〜い目。同じ人間の目なのに、どうしてこんなに違うんだろう? 目でものが見える仕組みも知りたいし...。それで今日は、目のお勉強をしようと思うの。あなたも一緒にどうぉ?
それじゃ早速、目の中を覗いてみョ!
ものが見える仕組み
眼でものを見る仕組みは、カメラにたとえることでわかりやすく理解できます。カメラの構造を単純にいうと、シャッターボタンを押した瞬間に光がレンズを通り、それがフィルムや撮像素子に像として焼き付けられる、ということになります。眼も同様で、瞳から入った光が角膜〈かくまく〉と、水晶体〈すいしょうたい〉(カメラのレンズに該当します)を通ったときに屈折して、網膜〈もうまく〉(フィルムや撮像素子に該当)で像を結びます。今この文字を読んでいるあなたの眼も、やはり同じように、光を網膜で感じとって認識しているのです。
実際の写真撮影では、シャッターボタンを押すまでに、ピントを合わせたり、絞りやフィルム感度の設定を行いますが、眼にも同じような役割を果たす部分があります。もう少し詳しく、眼の仕組みを見てみましょう。
眼に入った光が一番最初に通過するのは、角膜〈かくまく〉という透明な膜です。カメラにたとえるなら、レンズの前のフィルターのようなものです。前方に向かってスムーズに湾曲しているので、凸レンズの役目もしています。角膜の手前で眼を守っているまぶた(眼瞼〈がんけん〉)は、レンズキャップといえるでしょう。
角膜の奥には虹彩〈こうさい〉という組織があります。これはカメラの絞りに該当し、眼の奥に入る光の量を調節しています。虹彩の中央部に瞳孔〈どうこう〉があって、瞳孔は明るい所では小さくなり、暗い所では大きくなります。
瞳孔を通過した光は、水晶体で屈折します。水晶体は厚さ約5ミリメートルの透明の組織で、毛様体〈もうようたい〉から出る細い糸(チン小〈しょう〉帯たい)によって固定されています。毛様体の筋肉の伸び縮みによって、水晶体の厚みが調節され、ピントが合わせられます。遠い物を見るときは水晶体が薄くなり、近い物を見るときは厚くなって、常に網膜の位置でピントが合うのです。
水晶体の後ろは硝子体〈しょうしたい〉という、眼球の大部分を占める透明な組織です。眼のかたちを内側から支える役割を果たしています。カメラでは、レンズとフィルムの間の空間にあたります。水晶体で屈折した光が網膜で像を結ぶためには、一定の距離が必要ですが、それはこの硝子体によって作り出されています。
そして網膜はフィルム・撮像素子にあたり、光の明るさや色合いを感じとる視細胞〈しさいぼう〉が密集しています。ここに到達した光の情報は、視神経を通り、脳の中の視覚野〈しかくや〉という、フィルムの現像プリント工場にあたる部分に送られて、ようやく映像となります。

眼のつくり
それでは次に、眼球の外側から内側へと、各部分の構造を見てみましょう。1. 外 膜
強 膜 (きょうまく)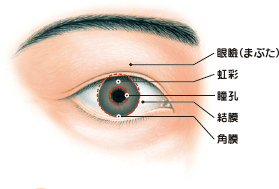 | |
なお、強膜は眼球の前方で、まぶたの裏側とつながっていますが、そのつなげる役割を果たしているのは結膜〈けつまく〉です(結膜は専門的には外膜でなく、眼球周囲の付属器〈付属器の項参照〉にあたります)。
角 膜 (かくまく)
外膜の残りの6分の1は角膜です。角膜は血管のない透明の膜で、厚さは中央部で約0.5ミリメートルです。透明なため、目を正面から覗くと、角膜の下の組織が透けて見えます。つまり、黒目や茶目にあたる部分が、角膜に覆われている部分ということです(虹彩〈こうさい〉部分〈虹彩の項参照〉が茶目、虹彩の中心の瞳孔部分が黒目に該当します)。
2. 中 膜
脈絡膜 (みゃくらくまく)強膜の内側に密着している、細い血管が密集した組織です。この脈絡膜を通して、網膜の細胞へ栄養が送られていきます。
毛様体 (もうようたい)
眼球の前方で、脈絡膜と虹彩につながっています。また、毛様体から出る細い糸(チン小帯)が、水晶体を輪のように取り巻いていて、毛様体の伸縮により水晶体の厚さを調節します。また、水晶体や角膜へ栄養を供給する房水〈ぼうすい〉を作っています。
虹 彩 (こうさい)
毛様体の手前にある、ドーナツのように輪になっている組織です。虹彩の中心が瞳孔で、虹彩は瞳孔を拡げたり縮めたりして、通過する光の量を調節しています。
脈絡膜、毛様体、虹彩の三つは、まとめてぶどう膜と呼ばれています。

3. 内 膜
網 膜 (もうまく)網膜は脈絡膜の内側にあって、1 億個以上の視細胞が、0.2〜0.5ミリメートルの薄い膜を作っています。明暗や色を感じとり、ものを見るために最も大事な部分です。とても柔らかく剥がれやすい膜です。
なお、眼を正面から覗いたときに見える眼球の奥、主に網膜のことを眼底〈がんてい〉といいます。眼は光を感知する感覚器官ですから、当然、中のほうまで覗けるわけです。
網膜の中でも特殊な機能を司っている、黄斑、中心窩、視神経乳頭について、少し詳しく解説しましょう。
1)黄 斑(おうはん)
瞳孔から眼底を覗いたときの正面にあたり、周辺の網膜よりもやや濃い黄色に見える部分を黄斑といいます。
ところで網膜に広がっている光を感じとる細胞=視細胞には、暗い所で弱い光でも敏感に反応する杵体〈かんたい〉細胞と、明るい所で細かい物を見分けたり、色を識別する錐体〈すいたい〉細胞という二種類があります。物を見る機能=視機能は、視力、視野、色覚の三つに支えられていますが、このうち視力と色覚の二つは主に錐体細胞が担っています。そして黄斑は、この錐体細胞が集中しています。つまり、視力や色覚にとって大変重要な部分です。
2)中心窩(ちゅうしんか)
黄斑の真ん中にあたり、周辺の網膜より少し薄くなっている一点を中心窩といい、そこには錐体細胞が密集しているほかは血管もなく、視力が最も敏感な一点です。
3)視神経乳頭(ししんけいにゅうとう)
黄斑よりも少し内側(鼻側)の眼底にあり、網膜上の視細胞につながっている神経線維が、集まっているところです。網膜で受けた光の情報は、ここから眼球を出て脳へ送られ映像となります。
| ||||
4. 中間透光体
ここまで、外膜、中膜、内膜と、眼球の外側から中心に向かって構造を見ていきました。では、眼球の中央部分はどのようになっているのかというと、ここまでに解説したように水晶体や硝子体が、角膜から網膜へと続く光の通り道を作っています。また角膜と水晶体の間の空間は、毛様体で作られる房水〈ぼうすい〉という無色透明の液体により満たされています。これらはまとめて中間透光体と呼ばれます。5. 付属器
眼球の外側に位置し、眼球を保護して機能を維持したり、眼球を動かす仕組みを担っている部分を付属器といいます。眼 窩 (がんか)
眼球が収まっている頭蓋骨〈ずがいこつ〉の凹み部分を眼窩骨といい、その内側を眼窩といいます。眼窩骨と眼球の間は次に挙げる外眼筋のほか眼窩脂肪で満たされていて、その脂肪がクッションのように働き、衝撃から眼球を守っています。
外眼筋 (がいがんきん)
眼球は上直筋、下直筋、外直筋などの外眼筋と呼ばれる六つの筋肉で支持されていて、その筋肉の動きは3 系統の神経に支配されています。眼球を上下左右の思った方向に瞬時に動かせるのは、それらの神経と筋肉の微妙なバランスによります。
眼 瞼 (がんけん)
まぶたのことを医学用語では眼瞼と呼んでいます。眼瞼は眼球の表面を覆って保護するばかりでなく、瞬目〈しゅんもく〉(まばたき)によって涙を眼球表面全体に行き渡らせたり、眼球表面の小さなゴミを目頭にある涙点に運んで排出しやすくしています。また、眼球表面から涙が蒸発するのを防ぐ油分を供給するマイボーム腺〈せん〉という分泌腺が、眼瞼の内部にあります。
結 膜 (けつまく)
眼球を自由に動かすには、眼窩組織と眼球本体が少し余裕をもって接している必要があります。その一方、隙間があいていては、ゴミなどの異物が眼球の裏側に入り込んでしまいます。それを防ぐ役目を担っているのが、眼球の表面と眼瞼の裏側を結んでいる結膜です。眼球側の結膜を球結膜〈きゅうけつまく〉、眼瞼側の結膜を瞼結膜〈けんけつまく〉といいます。
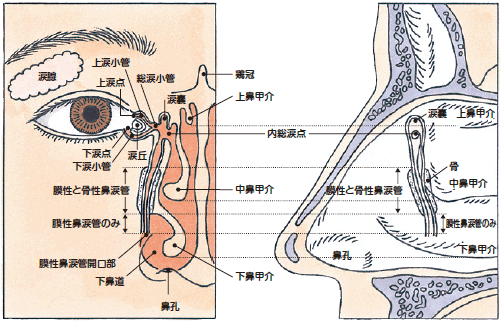 | |
涙 器 (るいき)
涙(医学用語では涙液〈るいえき〉)の主成分は上眼瞼(上まぶた)の内部の耳側よりにある涙腺で作られ、眼球表面を潤します。その後、目頭にある上下2 カ所の涙点〈るいてん〉で吸収され、涙小管、涙嚢〈るいのう〉を経由して鼻涙管〈びるいかん〉を通り、最終的には喉の奥へと流れていきます。涙点から鼻涙管へと続く涙液の排出経路を、涙道と呼びます。
| ふ〜ん。やっぱり目ってすごいなぁー。 精密器械みたい。感心しちゃった。 こんな精密器械でも、壊れたりすることがあるのかなぁ〜。 |  |
主な眼の病気
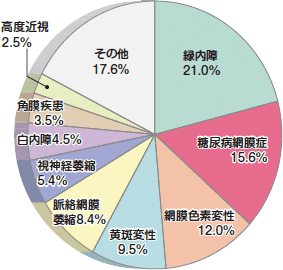
それではここで、主な眼の病気について、簡単に触れておきましょう。1. 緑内障
| |||||||||||||||
| |||||||||||||||
ただし、早期発見し治療を続けていれば、ほとんどのケースで失明を避けられます。ところが、かなり進行するまで症状を自覚できない(両目で見ていると視野が欠けても気付かない)ため、きちんと治療を受けていない方が少なくありません。その結果、国内の成人の失明原因のトップとなっています。
治療の基本は、視神経乳頭の障害が止まるレベルまで眼圧を下げ、その状態を維持することです。眼圧とは、眼球の内側から外側に向かう圧力のことです。眼球は柔らかい球形の臓器なので、内側から外側に一定の圧力がかかっていないと萎んでしまいます。ですからある程度の眼圧は必要なのですが、それが視神経乳頭の強度よりも相対的に高すぎる場合、視神経乳頭の障害が進んでしまいます。
眼圧を左右しているのは、眼球の前方を循環している房水の量です。房水は毛様体で作られ、虹彩と水晶体の隙間(後房〈こうぼう〉)を通って角膜のすぐ下の空間(前房〈ぜんぼう〉)に流れていきます。その後、角膜と虹彩の付け根にあたる隅角〈ぐうかく〉と呼ばれる部分の線維柱帯という所で吸収され、シュレム管で排出されます。この流れが滞って房水の量が多くなると眼圧が上がります。眼圧が21?Hg以上のときに高眼圧とされます。ただし日本人の場合、それ以下の眼圧なのに視神経乳頭が障害されてしまう正常眼圧緑内障の頻度が高いことがわかっています。
眼圧を下げる方法の第一は、点眼薬です。異なる作用の眼圧降下薬が数種類あり、視神経乳頭の障害が抑制されるレベルの目標眼圧に到達するよう、複数の点眼薬が処方されることも少なくありません。点眼薬をきちんと使用しているのに病気の進行が止まらない場合は、手術で房水排出のバイパス経路を設けたり、レーザー光を毛様体に当てて、作られる房水の量を減らしたりします。
なお、隅角が狭まっているために房水がスムーズに排出されず、高眼圧になって生じる緑内障を閉塞隅角緑内障といいます。この項の最初に「稀に発作的に失明することがある」と書きましたが、それは閉塞隅角緑内障が短時間で悪化し、房水が全く排出されず著しい高眼圧の発作が起きたときです。このようなとき、通常は眼痛や頭痛、吐き気などの症状が現れますが、脳卒中と間違われることがあり、眼科的な治療開始が遅れてしまうことがあります。

2. 糖尿病網膜症
| |||||||||||||||
内科的な治療とは、血糖コントロールのことです。血圧や血清脂質が高い場合にはその管理も大切です。眼科的には、病状にに合わせてタイミングよくレーザー光凝固術、場合によっては硝子体手術を施し、網膜の状態の安定を保ちます。
レーザー光凝固術とは、高血糖のために血流が悪くなっている部分の網膜に対して瞳孔からレーザー光を照射し、網膜の細胞を凝固する治療法です。それによって網膜の細胞を減らすことで必要な血液量が減少し、新生血管という眼底出血や網膜剥離を引き起こす不良な血管が伸びてくるのを防ぎます。また、網膜の血流をよくする薬が処方されることもあります。
実際に、眼底出血や網膜剥離などが起きてしまった場合には硝子体手術を行いますが、手術が成功してもあまり視機能が回復しないこともあります。そうならないためにも、糖尿病と診断されたら、内科と眼科の定期的な受診を欠かさないことです。

3. 網膜色素変性症
| |||||||||||||||
根本的な治療法はまだ確立されておらず、暗順応改善薬やビタミン薬、網膜血流改善薬などが対症療法的に処方されたりします。ただし網膜色素変性症に他の病気(例えば緑内障や白内障)が併発して視野の異常や視力の低下が進行することもよくあり、その場合は併発した病気を治療することが症状の改善につながります。また近年は、視覚障害に至っても残っている視機能を最大限に活用するためのロービジョンケアや、社会的支援体制が充実しつつあるので、それらを積極的に活用しましょう。新しい治療法の研究も日進月歩です。
4. 加齢黄斑変性
| |||||||||||||
萎縮型と滲出型の2タイプがあり、萎縮型はまだ治療法が確立されていませんが、進行が遅いのが特徴です。一方の滲出型は進行が速く視覚障害につながりやすいのですが、近年、よい治療法が登場し、病状をある程度コントロールできるようになってきました。
加齢黄斑変性(滲出型)の原因は、黄斑に発生する異常な新生血管です。新生血管が中心窩(視力が最も鋭敏な一点。中心窩の項参照)にかかっていない場合、レーザー光凝固術で新生血管を焼きつぶして病状を安定化させます。新生血管が中心窩にかかっている場合は、光凝固をすると視力が失われてしまうので、新生血管の活動を抑える薬を眼球に注射したり、光に感受性のある薬を注射してから、正常な細胞には影響のないごく弱いレーザー光を照射して、異常な新生血管だけを破綻させる方法で治療します。
なお、この病気は再発傾向があるので、治療後も定期的な受診を続けてください。
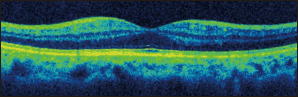 | 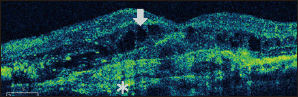 | |
| 正常な黄斑 | 加齢黄斑変性(滲出型)の黄斑 | |
| 黄斑の中央「中心窩」は正常では周囲より少し凹んでいます。 | 異常な新生血管(*)のために黄斑がむくんで(↓)、分厚くなっています。 | |
| ||||||||||||||||
| ||||||||||||||||
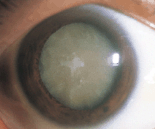
5. 白内障
水晶体が濁って視力が低下する病気です。水晶体はカメラのレンズにあたる無色透明の組織で、水晶体上皮という細長い細胞で構成されています。この細胞の新陳代謝が、加齢などの理由で変化してくると、本来透明であるはずのものに濁りが生じてくるのです。糖尿病やアトピー性皮膚炎などが原因で、白内障になることもあります。治療には、水晶体の成分構成を整える薬による薬物治療もありますが、進行を防止するのが目的です。より確実な効果が得られるのは、濁った水晶体を取り除く手術治療です。しかし、水晶体を取り除いただけでは、カメラのレンズがない状態と同じで、ピンボケのようにしか見えません。そこで、水晶体があった位置に眼内レンズを埋め込みます。手術器具と術式の進歩により、今では安全に手術ができるようになってきました。入院を要さない日帰り手術を受けられるケースもあります。
白内障は一般に進行が遅く、視力は緩やかに低下しますので、いつ手術を受けるかを、患者さんそれぞれの日常生活状況から決められます。ただし、ほかの病気の治療との兼ね合いなどから、医師の判断を優先して手術すべきケースもあります。
6. 屈折異常
近視や遠視、乱視などのことです。水晶体の厚さの調節が適切にできないことや、角膜から眼底までの距離(眼軸長〈がんじくちょう〉)が長すぎたり短すぎたりすることから、ピンぼけの写真のように見えてしまう状態です。眼底より手前で焦点が結ばれてしまうのが近視、眼底の後ろに焦点がきてしまうのが遠視です。乱視も屈折異常ですが、水晶体のほかに、角膜の表面に歪みができることなどから、屈折の度合いにばらつきが出る状態です。老眼は、加齢により水晶体の弾力性や毛様体の働きが悪くなり、近いものが見にくくなった状態で、これは調節異常です。医学的には老視〈ろうし〉といいます。
屈折異常や調節異常あっても、メガネやコンタクトレンズを利用し、眼底の位置に焦点がくるように調節すれば、ものがはっきり見えるようになります。近年は、角膜にレーザー光を照射して形状を変えて屈折を調整する手術も普及してきました。ただし手術後に視力が変化することもあるので(例えば老視の進行)、メガネやコンタクトレンズと長所・短所をよく比較検討して判断しましょう。

以上、失明につながる可能性のある病気や、発症頻度の高い主な眼の病気を簡単に解説してきました。まとめとして患者さんに最後にお伝えしたいことは、病気によって一度失われた視力は回復が難しいことが少なくないということです。少しでも気にかかることがあれば、早目に眼科を訪れ、もし検査で異常を指摘されたら、視力障害が今以上進行しないように、適切な治療を継続していくようにしましょう。
人間のからだの中のほんの小さな一部分ですが、とても大きな役割をもっている眼を、ずっと大切にしてあげてください。
へェー、精密器械のような目にも、いろいろな故障が起きてくるのねェ。精密にできているから余計に故障しやすいのかもしれないな...。なんだか目について、もっと詳しく知りたくなっちゃった。
今日はアイの勉強に付き合ってくれて、ありがとう! またどこかで会えるといいネ!!
企画・制作:(株)創新社 後援:(株)三和化学研究所
2014年3月改訂
もくじ
特集
- No.1. 目で見る眼の仕組みと病気
- No.2. 糖尿病網膜症
- No.3. 糖尿病黄斑症
- No.4. 高血圧網膜症
- No.5. 網膜静脈閉塞症
- No.6. 網膜動脈閉塞症
- No,7. 加齢黄斑変性
- No.8. 中心性漿液性脈絡網膜症
- No.9. 網膜色素変性症
- No.10. 緑内障
- No.11. 白内障
- No.12. 網膜裂孔・網膜剥離
- No.13. 色覚の異常
- No.14. ドライアイ
- No,15. 屈折異常・調節異常─近視・遠視・乱視・老眼─
- No.16. 子どもの目の病気
- No.17. 結膜炎
- No.18. 角膜の病気
- No.19. ぶどう膜炎
- No.20. 黄斑円孔・黄斑前膜
- No.21. 眼の神経の病気
- No.22. 涙道や涙腺やまぶたの病気
- No.23. 目の外傷
- No.24. 目の病気の手術治療
- No.25. 目の病気の薬物治療
- No.26. バセドウ病と目の病気
- No.27. まぶたの病気とQOL
- No.28. 眼精疲労
- No.29. アレルギーによる目の病気
- No.30. コンタクトレンズ
- No.31. 飛蚊症
- No.32. ロービジョンケア
- 別冊:視神経乳頭の"異常"と"正常"
リラックス アイ
※ヘモグロビンA1c(HbA1c)等の表記は記事の公開時期の値を表示しています。
Copyright ©1996-2024 soshinsha. 掲載記事・図表の無断転用を禁じます。
治療や療養についてかかりつけの医師や医療スタッフにご相談ください。

 医療・健康情報グループ検索
医療・健康情報グループ検索