目と健康シリーズ Eye & Health
2015年06月01日
No.10. 緑内障

岐阜大学大学院医学系研究科眼科教授
山本 哲也 先生
| も く じ |
|---|

白内障〈はくないしょう〉は、瞳が白く濁って視力が悪くなる病気。
っていうことは緑内障〈りょくないしょう〉は、瞳が緑色になって視力が低下するのかなぁ?
そんなことって...
緑内障は自覚しづらい病気
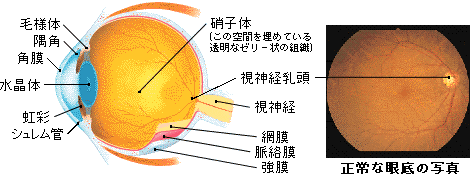
ではまず、病名の由来について説明することにしましょう。眼球の前の方にある角膜〈かくまく〉と水晶体〈すいしょうたい〉は、カメラにたとえるとフィルターやレンズにあたる組織です。当然、透明でなければならず、血管も存在しません。このため必要な栄養は、眼球前方を満たしている房水〈ぼうすい〉という液体から得ています。緑内障という名前は、この房水がなにかの原因で過剰に溜まったときに、角膜がむくんで瞳が青っぽく見えることに由来します。
視野の異常は進行しないと気付かない
 | ||
さらに、慢性緑内障の唯一の自覚症状は、視野の一部に見えない所ができるというものですが、ふだんは二つの眼で見ているため、互いの視野でカバーされ、これも意外に気付きません。そのため、緑内障だとわかっているのに「不自由はないから」と治療を受けない人もいるくらいです。
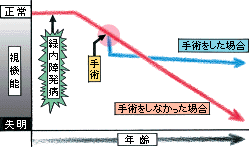
しかし緑内障は、放置していると少しずつ進行し、最悪の場合は失明に至る病気です。現在では治療法の進歩によって、非常に高い確率で、視覚障害の進行を防ぐことができるようになっていますが、それには「早期に発見し適切な治療を続けていれば」という条件が付きます。
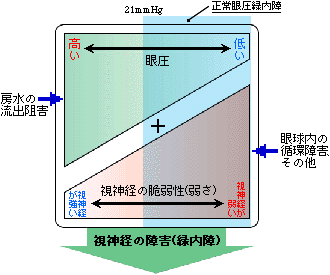
眼圧は視神経の感受性とのバランスが大切
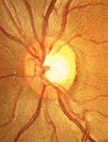
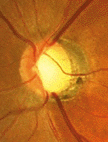
では、緑内障で視野の異常が起こるメカニズムをみてみましょう。カメラのフィルムにあたる網膜〈もうまく〉には、一面に視神経〈ししんけい〉がはりめぐらされています。その視神経が、太い1本の束となって脳へ向かうところを、視神経乳頭〈ししんけいにゅうとう〉といいます。緑内障は、この視神経乳頭が眼球内側から押し潰されることで(医学的には陥凹〈かんおう〉といいます)、正常に機能する視神経が減少する病気です。一度失われた視神経は、二度と元に戻りません。病気の進行とともに、見える範囲が徐々に狭くなり、最悪のケースでは、光を失うことになります。
 | ||
 | ||
| ||
眼圧を左右するのは房水の量
柔らかい材質で球を作り、その形を保つには、球の内部から外側に向かう一定の力が必要です。例えばサッカーボールでは、中の空気がその役割を果たしていて、空気を抜くとボールはしぼんでしまいます。眼球も柔らかい丸い球ですから、やはり中から外に向かう一定の力が必要で、その力の強さのことを眼圧と呼んでいます。眼圧を左右するのは、眼球内を流れている房水の量です。眼圧の正常値は10〜21mmHgで、21mmHg以上を高眼圧といいます。これは、眼球内の房水の流れが妨げられて起こります。高眼圧は、空気を無理につめてパンパンに固くなったボールのようなもので、眼球にとっては異常事態です。
視神経の強さは人それぞれ
このように眼圧は、視神経の機能に大きな影響を与えます。しかし、緑内障に関係しているのは、眼圧だけではありません。眼圧が正常でも、視神経乳頭が陥凹することもあります。それは視神経乳頭の構造が相対的に弱い(眼圧に対する感受性が強過ぎる)場合です。視神経乳頭の強さは人それぞれ異なると考えられ、構造的に弱い場合は正常レベルの眼圧でも視神経が障害されてしまうのです。つまり緑内障は、眼圧と視神経乳頭の強さのバランスが崩れることで、視神経の障害が進む病気ということです。
緑内障のタイプ
緑内障は、いくつかのタイプに分けて診断され、治療方法の選択にも関係してきます。緑内障 |
| ||||||||||
| 閉塞隅角 緑内障 |
| ||||||||||
| 正常眼圧 緑内障 |
| ||||||||||
| 続発 緑内障 ・他 |
|
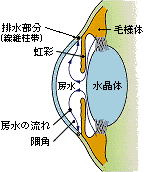 | 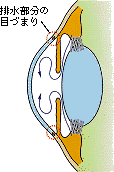 | 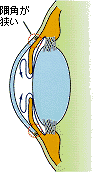 | 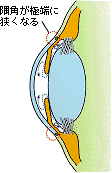 | |||
| 正常な房水の流れ | 開放隅角緑内障 | 閉塞隅角緑内障 | 緑内障発作 | |||
治療の指標は眼圧測定と視野・眼底検査
| |||||||||
眼圧測定
角膜に空気やセンサーを当てて眼球の固さ(眼圧)を測定します。正常値は10〜21mmHgですが、緑内障の場合21mmHg未満なら問題ないというわけではなく、視神経乳頭の陥凹の進行が停止するまで下げるように治療します。眼圧は季節や時間帯などによって変動し、緑内障の人は変動の幅が大きいことも知られています。
隅角検査
眼圧が高いとわかったときに、その原因を調べる検査で、隅角の状態を調べ、隅角が十分に広ければ開放隅角緑内障、狭ければ閉塞隅角緑内障です。
眼底検査
視神経乳頭の陥凹を、直接確認する検査です。視神経乳頭の変化は視野の異常よりも先に現われますので、緑内障の早期発見、とくに眼圧に変化が現われない正常眼圧緑内障の診断に、威力を発揮します。最近は画像検査が多く用いられ、有用です。
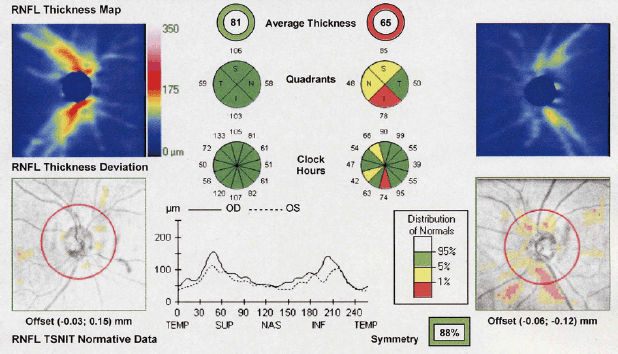 | |
| OCT画像検査による正常と緑内障の違い | |
| 片眼性緑内障の人の正常な右目(図の左半分)と緑内障の左目(右半分)。上の四角の図は黄色と赤色の部分があるのが正常で、緑内障では黄色と赤色の部分が消えて青色がほとんどになっています。中央の6個の丸の部分は緑色が正常を示します。右目(左側3個)は緑色のみですが、左目(右側3個)には赤色や黄色が見え異常を示しています。 |
視野検査
自覚症状を確かめる検査です。緑内障による視野異常の進行パターンは、だいたい一定していますので、視野検査により、病気の進行段階を把握することができます。
| 視野異常の最も多い進行パターン (1) は異常が現われていない段階の視野です(黒い部分は健康な人にも存在する盲点)。病気の進行とともに、視野の中心部を迂回して見えない範囲が広がっていきます。この例は左目の視野ですが、反対の目の視野異常も、これを左右対称にしたかたちで、ほぼ同時に進行します。 |
|||||
| (1) |  |
(2) |  |
(3) |  |
| (4) |  |
(5) |  |
||
病状にあわせ薬やレーザー、手術で治療
| ||||||||||||||
まずは薬で眼圧コントロール
急性緑内障の治療では、手術が第一に選択されますが、患者さんの大多数を占める慢性緑内障で視野異常が進行していない場合は、まず薬による治療から始めます。作用の違いにより緑内障治療薬は数種に分けられ、緑内障のタイプ、眼圧の高さ、視野異常の重症度などにあわせて処方されます。薬の効果が不十分な場合
薬では眼圧が十分に下がらなかったり、視野異常の進行が止まらない場合は、レーザー治療や手術治療が行われます。
| ||||||
レーザー光を当てて房水の産生機能を抑えたり、隅角から房水が流れやすくなるようにします。外来で短時間のうちにできます。
手術治療
房水の流出経路を新たに設ける手術です。手術後に若干視力が下がることがありますが、眼圧は十分に下げることができます。
基本的には生涯にわたる治療が必要
薬やレーザー治療で眼圧がある程度下がったとしても、それだけで治療が成功しているとはいえません。定期的に検査を受け、常に視野や視神経の異常が進行していないことを確認して、初めて治療が上手くいっているということになります。また眼圧は治療により一旦下がっても、治療を中断すれば、また高くなってしまいます。その意味でこの病気は、一生涯にわたる管理が必要な病気といえます。緑内障と上手に付き合う4つのポイント
| 緑内障は気づかずに進行する病気。 目を守るためのキーポイントを、 もう一度一緒に確認! |  |
 | |
 | |
(1) 早期発見が第一
40歳からは定期的に眼底検査を
緑内障治療の最初のキーポイントは、早期発見です。自覚症状は頼りになりません。40歳を過ぎたらできるだけ眼底検査を受けるようにしてください。この病気は遺伝の傾向もみられるので、血縁者に緑内障の人がいれば、より注意が必要です。
(2) 緑内障といわれたら通院を欠かさない
緑内障は途中まで、自覚症状がほとんどありません。このため治療の必要性を理解できず放置している人が多くいますが、一旦視野の異常が起きたら後戻りはできないのです。眼圧コントロールの必要性をよく理解し、欠かさずに通院しましょう。(3) 指示どおりに薬を点眼・服用する
近年、副作用が少なく有効性の高い薬が次々に登場し、薬だけでもより良い眼圧コントロールが可能になってきました。しかし、それも指示されたとおりに点眼・服用したうえでの話。どんなに効果がある薬でも、処方されたとおりに使用しなければ、十分な眼圧コントロールはできません。副作用が心配なら遠慮せず医師に相談してください。 | |
(4) 病気を正しく理解し、心配し過ぎない
緑内障は早期発見と適切な治療により、多くのケースでは、一生十分な視野・視力を保つことができるようになっています。ですから病気のことを心配しすぎることなく、毎日を楽しく過ごすようにしましょう。現在では、一度失われた視神経をもう一度機能させる研究なども行われており、将来さらに良い治療法が確立されることも期待できます。失明するかもしれないという不安を抱きながら生活するより、思いきり今という時間を楽しんだほうが、ずっと充実した人生を送れるのではないかと思います。
企画・制作:(株)創新社 後援:(株)三和化学研究所
2012年2月改訂
もくじ
特集
- No.1. 目で見る眼の仕組みと病気
- No.2. 糖尿病網膜症
- No.3. 糖尿病黄斑症
- No.4. 高血圧網膜症
- No.5. 網膜静脈閉塞症
- No.6. 網膜動脈閉塞症
- No,7. 加齢黄斑変性
- No.8. 中心性漿液性脈絡網膜症
- No.9. 網膜色素変性症
- No.10. 緑内障
- No.11. 白内障
- No.12. 網膜裂孔・網膜剥離
- No.13. 色覚の異常
- No.14. ドライアイ
- No,15. 屈折異常・調節異常─近視・遠視・乱視・老眼─
- No.16. 子どもの目の病気
- No.17. 結膜炎
- No.18. 角膜の病気
- No.19. ぶどう膜炎
- No.20. 黄斑円孔・黄斑前膜
- No.21. 眼の神経の病気
- No.22. 涙道や涙腺やまぶたの病気
- No.23. 目の外傷
- No.24. 目の病気の手術治療
- No.25. 目の病気の薬物治療
- No.26. バセドウ病と目の病気
- No.27. まぶたの病気とQOL
- No.28. 眼精疲労
- No.29. アレルギーによる目の病気
- No.30. コンタクトレンズ
- No.31. 飛蚊症
- No.32. ロービジョンケア
- 別冊:視神経乳頭の"異常"と"正常"
リラックス アイ
※ヘモグロビンA1c(HbA1c)等の表記は記事の公開時期の値を表示しています。
Copyright ©1996-2024 soshinsha. 掲載記事・図表の無断転用を禁じます。
治療や療養についてかかりつけの医師や医療スタッフにご相談ください。

 医療・健康情報グループ検索
医療・健康情報グループ検索