目と健康シリーズ Eye & Health
2015年06月01日
No.11. 白内障

筑波大学臨床医学系眼科教授
大鹿 哲郎 先生
| も く じ |
|---|
白内障〈はくないしょう〉は「カメラのレンズが曇ったのと同じ状態」ってことらしいヨ。
カメラならレンズを新品と交換すれば修理できるけど、眼はどうやって治すんだろう?
| |||||
| |||||
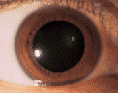
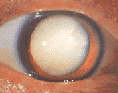
水晶体が濁って視力が低下する
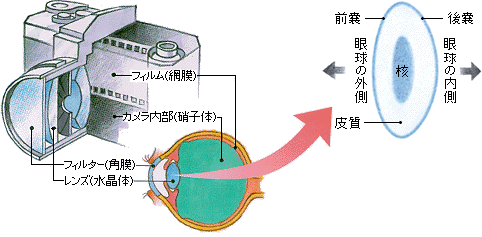
眼の構造は、よくカメラにたとえられます。レンズが濁った古いカメラで撮った写真は、ピンボケのようにボーッとした写真になります。不透明なレンズのせいで、光がカメラ内部で拡散して、フィルムに焦点が結ばれないからです。白内障もこれと同じで、カメラのレンズに相当する、本来透明なはずの水晶体〈すいしょうたい〉という組織に濁りが生じて、網膜〈もうまく〉(フィルムに該当する組織)に鮮明な像が描けなくなるのです。濁りの範囲は少しずつ拡大し、濁りの濃さも進んで、それとともに徐々に見づらさがひどくなっていきます。
多くは加齢による変化が原因
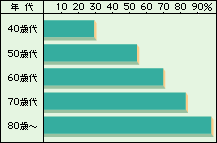
白内障の大多数を占める加齢〈かれい〉白内障(老人性白内障)は、白髪や肌のシワと同じで、歳とともに誰にでも起きる変化です。病的なことではなく、それほど心配はいりません。事実、自覚症状はなくても、検査をすると水晶体の濁りが見つかる人は40代でも結構いますし、80歳以上ではほぼ100パーセント白内障が確認されます。白内障は治療により視力を取り戻すことができる良性の病気です。検査で白内障が発見されても、患者さん自身が苦にならなければ、慌てて治療する必要はありません。ただし実際には、60歳を過ぎるあたりから自覚症状を訴え、治療を希望する人が増えてきます。
診断から手術時期を決めるまで
水晶体の濁りやほかの病気の有無を確認
白内障があるかないかは、眼科を受診し簡単な検査を受ければすぐにわかります。検査で水晶体に濁りが確認されれば、白内障と診断されます。
同時に眼圧測定や眼底検査などを行い、緑内障や網膜の病気がないかを確かめます。もしそれらの病気があれば、白内障の治療だけをしても症状は改善しないからです。すでに白内障が進行していて、眼底検査をしても、濁った水晶体に遮られて眼底が見えないような場合は、超音波検査などで網膜の状態を確かめます。
点眼薬で病気の進行を遅らせる
現在、国内では数種類の白内障治療薬が使われています。それらは白内障を治すものではありませんが、進行を抑える作用はあります。水晶体に発生した濁りは、薬では取り除くことができません。ですから治療は、手術で濁った水晶体を取り出してしまうことが、根本的な手段となります。
なお、白内障だからといって、必ず治療しなければならないわけではありません。生活に全く不自由がないのなら、治療を受ける必要はないでしょう。
不便さを感じ始めたら手術を考える
白内障の初期なら、ちょっとした工夫で症状を改善することができます。例えば、まぶしさはサングラスをかければよく、近視が進めばメガネなどで矯正すればよいのです。しかし、白内障がさらに進行してメガネが役にたたなくなったり、生活上不便だと感じることが多くなってきたら、早めに手術を受けたほうがよいでしょう。
いつ手術を受けるかは、「その人が不便だと感じたときが手術を受ける時期」と考えて問題ありません。それほど安全な手術です。運転免許の更新のために50代で早めに手術を受ける人や、90歳を超えて手術を受ける人も珍しくありません。ただし、次に挙げるように、医師の判断を優先し手術時期を決めたほうがよいケースもあります。
早めに手術したほうがよいケース
 | |
進行した白内障をそのままにしておくと、緑内障やぶどう膜炎などを引き起こすことがあります。その予防のため、患者さんがそれほど不自由を感じていなくても手術がすすめられることがあります。
糖尿病の人
糖尿病網膜症による視覚障害を防ぐためには定期的に眼底検査をして、網膜の状態をつねに把握しておく必要があります。白内障のため眼底が見えないようであれば、早めに手術し網膜症の管理ができるようにします。
ほかの眼科手術を受ける人
緑内障手術や硝子体〈しょうしたい〉手術など、ほかの眼科手術を行うときに、同時に白内障手術をすることがあります。手術を1回ですませたほうが、眼球の負担を軽くできるからです。
手術を少し待ったほうがよいケース
 | |
手術が眼球に刺激を与え、網膜に悪影響を及ぼすことも考えられますので、網膜症の治療を進め病状が安定するのを待ちます。
角膜内皮細胞の数が少ない
角膜の内側を覆っている角膜内皮細胞の数が極端に減ると、角膜が濁って視力が低下してしまいます。そうすると、角膜移植による治療が必要になります。白内障手術ではどうしても内皮細胞が少し減りますので、内皮細胞の数が少ない場合(主に以前に眼科手術を受けたことがある人)は、あまり急いで手術しないほうがよいと判断されます。
近視が強く、白内障の進行に左右差がある
白内障があまり進行しておらず手術をしない眼が強い近視だと、手術をして眼内レンズを入れたほうの眼との視力差が大きくなり、不同視(物の大きさが左右で極端に違って見える)が問題になります。コンタクトレンズを使えればこの問題はないのですが、そうでない場合は、片方の眼の白内障の進行を待ち、両眼を同時期に手術します。
手術の方法と、術前・術後の注意点
 | |
手術の前には...
白内障の手術の前には、問題なく手術できるかどうかを調べる検査を行います。角膜内皮細胞が減っていないかや、視力低下の原因が本当に白内障だけなのかを確認します。手術が問題なく行えるようであれば、水晶体のかわりに入れる眼内レンズの度数を決めるため、眼球の長さ(奥行き)や角膜のカーブの形状を測定します。手術日が決まると、数日前から抗生物質の点眼薬が渡されます。眼球表面にいる細菌を減らして、手術をより安全に行うためですので、指示どおり点眼してください。
手術の方法
角膜と結膜の境目あたりをわずかに切開し、そこから器具を入れて水晶体の核と皮質を超音波で砕き、吸引します。後嚢だけは残しておいて、そこに眼内レンズを取り付けます。白内障が極端に進行していて水晶体が硬くなっている場合などでは、水晶体全体を取り出すこともあります。
| ||||||||||
眼内レンズとは
水晶体を取り出すだけだと、カメラのレンズを外した状態と同じで、網膜の像はピンボケ(遠視)になってしまいます。それを解消するために、ほとんどのケースで眼内レンズを入れます。
眼内レンズの度数は通常やや近視気味になるように設定しますが、生活状況にあわせて調整することもできますから、希望があれば事前に医師に伝えてください。
なお、なかには眼内レンズを使用できないケースもあり、その場合はメガネやコンタクトレンズで矯正します。
手術件数
国内で年間100万件以上行われていて、高齢化とともにその数はますます増えています。ほかに病気がない限り、安全性がきわめて高い手術です。
麻酔の方法
点眼か注射による局所麻酔です。術中は顔やからだを動かさないようにしてください。術中に軽い痛みを感じることもありますが、その場合は言っていただければ、麻酔を追加します。
手術時間
10〜30分ほどです。
日帰り手術も可能
手術後の数日間きちんと安全に通院でき、点眼などの指示もしっかり守れるなどの条件がそろえば、日帰り手術も可能です。

白内障手術の歴史と最近のトピックス
以前の白内障手術は、水晶体全体を取り出す手術でしたので、角膜を大きく切り開く必要がありました。術後も厚い凸レンズのメガネによる遠視矯正が必要でした。
しかし、超音波で水晶体を砕く方法が開発され、眼内レンズが改良されて、切開創は年々小さくなってきました。1980年代には11ミリ切開していたのが、90年代は6ミリ、2000年代に入ると4ミリになり、今ではわずか2〜3ミリの切開で行うこともあります。切開創を小さくできるようになったため、手術による眼球の負担が減り、安全性も高まり、術後に角膜がゆがんで乱視になる頻度や程度も低下しました。
眼内レンズも最近は、まぶしさをやわらげる色つきレンズや、多焦点レンズも選べるようになっています。
手術のあとには...
手術直後はふつう充血があります。またしばらくは、目がゴロゴロする、目がチクチクする、涙がでる、目やにが多い、などの症状が続きますが、だいたい1〜2週間でなくなります。手術により、ほぼ白内障が起きる前の見やすさを取り戻せますが、眼内レンズは水晶体のようにピントを調節する機能がないため、不便に感じることがあります。その場合はメガネなどを使用します。メガネは手術後2週間以上たって、視力が落ち着いてから作るのがよいでしょう。
|
手術の合併症
非常にまれですが、手術に伴い次のような合併症が起きることがあります。 | |
水晶体を砕く途中で後嚢が破れたり、水晶体の破片が眼球のより内部(硝子体)に入ってしまったりして、予定外の処置が必要になることがあります。近年、高齢化とともに前立腺肥大症の薬を服用している男性が増えていますが、その薬の作用が手術に影響することもあるので、手術前に眼科医に伝えてください。
術後のトラブル
眼球内の感染症が起きると、かすみ目や飛蚊症などが現れます。緊急治療が必要なので、直ちに眼科救急外来を受診してください。術後数か月たってから起きることもあります。
後発白内障について
手術後、眼内レンズを取り付けるために残しておいた水晶体の後嚢が濁って、再び目がかすむことがあります。後発白内障といい、手術後5年で3割ぐらいの人に起きるといわれていますが、眼内レンズの改良により少しずつ減ってきています。治療はごく簡単で、レーザーを使い短時間で濁りをとることができます。ただ、手術後の目のかすみがすべて後発白内障によるものだとは限りません。ほかの病気の可能性もあるので、異常を感じたら、すぐに眼科を受診してください。
フーン。濁った水晶体を眼内レンズに入れかえるなんて、白内障の手術もカメラの修理と同じなんだね。すごい話だなァ。
目のほかの部分の病気も、こんなふうに治せるようになれば、もっとすごいネ
企画・制作:(株)創新社 後援:(株)三和化学研究所
2012年3月改訂
もくじ
特集
- No.1. 目で見る眼の仕組みと病気
- No.2. 糖尿病網膜症
- No.3. 糖尿病黄斑症
- No.4. 高血圧網膜症
- No.5. 網膜静脈閉塞症
- No.6. 網膜動脈閉塞症
- No,7. 加齢黄斑変性
- No.8. 中心性漿液性脈絡網膜症
- No.9. 網膜色素変性症
- No.10. 緑内障
- No.11. 白内障
- No.12. 網膜裂孔・網膜剥離
- No.13. 色覚の異常
- No.14. ドライアイ
- No,15. 屈折異常・調節異常─近視・遠視・乱視・老眼─
- No.16. 子どもの目の病気
- No.17. 結膜炎
- No.18. 角膜の病気
- No.19. ぶどう膜炎
- No.20. 黄斑円孔・黄斑前膜
- No.21. 眼の神経の病気
- No.22. 涙道や涙腺やまぶたの病気
- No.23. 目の外傷
- No.24. 目の病気の手術治療
- No.25. 目の病気の薬物治療
- No.26. バセドウ病と目の病気
- No.27. まぶたの病気とQOL
- No.28. 眼精疲労
- No.29. アレルギーによる目の病気
- No.30. コンタクトレンズ
- No.31. 飛蚊症
- No.32. ロービジョンケア
- 別冊:視神経乳頭の"異常"と"正常"
リラックス アイ
※ヘモグロビンA1c(HbA1c)等の表記は記事の公開時期の値を表示しています。
Copyright ©1996-2024 soshinsha. 掲載記事・図表の無断転用を禁じます。
治療や療養についてかかりつけの医師や医療スタッフにご相談ください。

 医療・健康情報グループ検索
医療・健康情報グループ検索