糖尿病セミナー
30. 骨を丈夫に保つには
2016年9月 改訂

監修
東北大学名誉教授 後藤由夫先生
編集
公益財団法人骨粗鬆症財団理事長 折茂 肇 先生
糖尿病の人は骨折の危険性が高い
 骨折は、瞬間的にその人の生活を不自由なものにしてしまいます。それまで健康そのものだった人でも、足や腰の骨を折ると、たちどころに歩けなくなってしまいます。骨折が治るまでの不便さは、経験したことがない人にはなかなかわからないかもしれません。
骨折は、瞬間的にその人の生活を不自由なものにしてしまいます。それまで健康そのものだった人でも、足や腰の骨を折ると、たちどころに歩けなくなってしまいます。骨折が治るまでの不便さは、経験したことがない人にはなかなかわからないかもしれません。若い人ならすぐ治るような場合でも、高齢者では治るまでに時間がかかり、その間からだを動かせないことでますます骨や筋肉が弱ってしまい、ついには寝たきりの生活になってしまうこともあります。実際に骨折は、脳卒中などとともに、寝たきりになる主要原因の一角を占めています。
糖尿病の人は骨折しやすく、その頻度は糖尿病でない人の2〜4倍といわれています。それには、インスリン作用の不足も含め、いろいろな原因が関係しています。
骨粗しょう症とは
骨の量が減って骨がもろくなり、わずかな衝撃でも簡単に骨折してしまう状態を、骨粗しょう症と呼びます。加齢にともない誰でも骨がもろくなりますが、糖尿病の人ではそのスピードが早く、若いときからすでに、最大骨量(ピーク時の骨の量)が少ないこともあります。ここで糖尿病による骨量減少の話をする前に、骨粗しょう症全般について、簡単に解説しておきましょう。骨も新陳代謝が必要な生きた組織です
まるで石のような硬い物質のように見受けられる骨も、内部は生きた細胞が集まっていて、常に新陳代謝を繰り返しています。骨の細胞には、骨を新しく作り出す骨芽〈こつが〉細胞、骨そのものを維持する骨〈こつ〉細胞、骨を破壊する破骨〈はこつ〉細胞の三種類があります。古くなった骨は、破骨細胞によって破壊(吸収)され、骨の構成成分であるカルシウムやコラーゲン(蛋白質の一種)が血液中に溶け出します。そのあとに骨芽細胞が集まってきて、コラーゲンを分泌します。このコラーゲンに、カルシウムを主成分とする骨塩〈こつえん〉が沈着して新しい骨が作り出され、骨の強度が保たれます。このサイクルを骨代謝回転といいます。
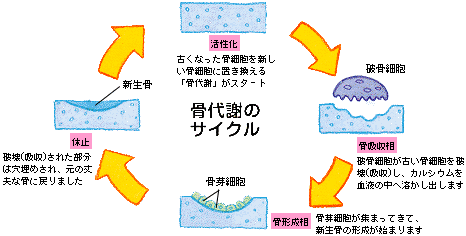
カルシウム摂取不足などから血液中のカルシウム濃度が低下すると、それを補うため破骨細胞は骨を破壊(吸収)して、血液の中へカルシウムを溶かし出します。それにより血液のカルシウム濃度は維持されますが、破壊された骨のほうは、もともとカルシウムが不足しているのですから、再形成が十分に行われません。
骨粗しょう症とは、加齢やカルシウム摂取不足などから骨代謝のバランスが崩れ、骨形成のスピードを上回る速度で骨吸収が進み、骨の内部がすき間だらけになってしまう病気です。
骨粗しょう症の病状
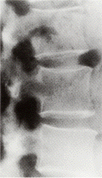
正常
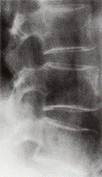
骨粗しょう症
背骨のレントゲン写真(横向き)
骨粗しょう症の危険因子には、高齢であること、女性(とくに閉経後)、カルシウム摂取不足、現在または若いころの運動不足、やせている、胃腸が悪い、糖尿病、甲状腺機能亢進症などがあります。とくに女性はもともと男性に比べて骨量が少ないうえ、閉経後は骨吸収抑制作用がある女性ホルモンが急減して、骨量が急速に減ってしまいます。
治療の目的と検査の必要性
骨粗しょう症の治療の目的は、一にも二にも骨折を未然に防ぐことです。実際に骨の強度を調べるには、エックス線検査などで骨量を測定しその結果から推測します。骨粗しょう症は症状に現れないで進行することが多く、たとえ腰や背中の痛みなどがあったとしても、年のせいにして見過ごしてしまいがちです。しかし、骨折してから骨粗しょう症と診断されても遅いのですから、危険因子のある人は、まずは検査を受けて自分の骨の強度を知っておくことが大切です。
コンテンツのトップへ戻る ▶
糖尿病3分間ラーニング 関連動画

糖尿病3分間ラーニングは、糖尿病患者さんがマスターしておきたい糖尿病の知識を、 テーマ別に約3分にまとめた新しいタイプの糖尿病学習用動画です。
- 01. 糖尿病とは「基礎編」
- 02. 食事療法のコツ(1) 基礎
- 03. 運動療法のコツ(1) 基礎
- 04. 高齢者の糖尿病
- 05. インスリン療法(2型糖尿病)
- 06. 血糖自己測定とは
- 06_1. 生活の中にどう生かす血糖自己測定 『生活エンジョイ物語』より
- 07. 肥満と糖尿病
- 08. 小児の糖尿病(1) 基礎
- 09. 薬物療法(経口薬)
- 10. 糖尿病生活Q&A
- 11. 糖尿病用語辞典(より簡潔に)
- 12. 病気になった時の対策 シックデイ・ルール
- 13. 結婚から、妊娠・出産
- 14. 糖尿病による腎臓の病気
- 15. 糖尿病による失明・網膜症
- 15_1. 眼科医からみた失明しないためのアドバイス 『生活エンジョイ物語』より
- 16. 糖尿病と脳梗塞・心筋梗塞
- 17. 足の手入れ
- 18. 糖尿病による神経障害
- 18_1. 糖尿病からの危険信号神経障害 『生活エンジョイ物語』より
- 19. 糖尿病の検査
- 20. 低血糖
- 21. 食事療法のコツ(2) 外食
- 22. 糖尿病の人の性
- 23. 口の中の健康
- 24. 動脈硬化と糖尿病 メタボリック シンドローム(代謝症候群)
- 25. 糖尿病と感染症
- 26. 食事療法のコツ(3) 腎症のある人の食事
- 27. 糖尿病と高血圧
- 28. 小児の糖尿病(2) 日常生活Q&A
- 29. 運動療法のコツ(2) 合併症のある人の運動
- 30. 骨を丈夫に保つには
- 31. 痛風・高尿酸血症と糖尿病
- 32. 糖尿病予備群
- 33. 小児2型糖尿病
- 34. 糖尿病とストレス うつとの関連、QOLの障害

 医療・健康情報グループ検索
医療・健康情報グループ検索