糖尿病の用語辞典
糖尿病の女性の妊娠・出産には、母体や胎児にトラブルが起きやすいので、妊娠前から出産まで血糖値を厳格にコントロールする必要があります。妊娠を希望した時点で合併症がないかなど細かい検査を受け、
[蛍光眼底造影]
網膜症をより正確に調べるために、造影剤を注射して眼底写真を撮影する検査。網膜の虚血部分(血液が通っていないところ)や血液の漏出、小血管瘤がはっきりとわかります。
 |
糖尿病を診断するための検査。10時間以上の絶食後に75gのブドウ糖を溶かした水を飲んで、その後の血糖値の変動から、正常型、境界型、糖尿病型の三つに判定されます。血糖値が、ブドウ糖を飲む前(空腹時)に110mg/dL未満で、ブドウ糖を飲んだ2時間後が140mg/dL未満なら「正常型」、空腹時に126mg/dL以上の場合、またはブドウ糖負荷2時間後に200mg/dL以上の場合は「糖尿病型」です。正常型でも糖尿病型でもない場合は「境界型」です。なお、自覚症状や随時血糖値から糖尿病であることが明らかな場合などには、この検査を行わずに糖尿病と診断されます。
[経口薬療法]
[頸動脈血管内膜中膜複合体肥厚]
血糖降下薬を服用して血糖コントロールする治療法。2型糖尿病で、食事療法、運動療法だけでは効果が不
動脈硬化の程度を調べる検査の一つ。首筋に超音波をあてて頸動脈の内部を画像にとらえます。動脈の血管壁は内側から、内膜、中膜、外膜と三層になっていますが、動脈硬化が起きていると内膜と中膜の部分が厚くなって、その分だけ血液が流れるスペースが狭くなっていることがわかります。
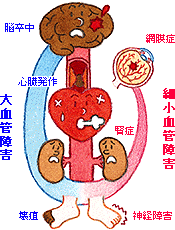 |
糖尿病や脂質異常症、高血圧などの病気や加齢により起こる血管の障害。血管の壁が厚くなって血管内径(血液が流れる部分)が狭くなったり、血管が詰まって血液が流れなくなる、血管壁から血液が漏れやすくなる、血管が破れて出血が起きやすくなる、などの異常が現れます。より太い血管(動脈)に起こるものを「大血管障害」、細い血管に起こるものを「細小血管障害」と呼びます。
[血管新生緑内障] → 緑内障
[血清脂質]
[血糖]
[血糖自己測定]
血液中の脂質のことでコレステロールや中性脂肪があります。血清脂質の量的または質的な異常が起きる病気が脂質異常症です。糖尿病では血清脂質、とくに中性脂肪が高くなりやすい傾向があります。
血液中のブドウ糖のこと。血液の流れとともに全身へ運ばれていき、インスリンの働きを借りて細胞に取り込まれ、エネルギー源となります。
[血糖コントロール]
食事療法や運動療法、薬物療法により、血糖値をできるだけ正常に近い状態に保つこと。合併症の起きやすさ、進行しやすさと密接に関係していて、よりよい血糖コントロールを続けるほど、合併症の発症・進行を抑えられます。
血糖コントロールに関するおもな検査 
適切な食事療法や運動療法だけで達成可能な場合、または薬物療法中でも低血糖などの副作用なく達成可能な場合の目標 低血糖などの副作用、その他の理由で治療の強化が難しい場合の目標 心臓や脳などの血管の病気があり、低血糖傾向がある血液透析患者さんは24.0未満が目標 その他、尿糖や尿ケトン体は陰性、1,5-AGは14μg/mL以上が基準値 〔日本糖尿病学会「科学的根拠に基づく糖尿病診療ガイドライン2013」他より一部改編〕
患者さん自身が血糖値を測定すること。よりよい血糖コントロールに役立ちます。血糖値を手軽に測定できる機械が数種発売されています。
 |
血糖の濃度。血液(正確には静脈血漿)1デシリットルあたりのブドウ糖の量をミリグラムで
[ケトアシドーシス]
[ケトーシス]
[ケトン体]
[原因遺伝子異常が解明された糖尿病]
[牽引性網膜剥離] → 網膜剥離
[健康食品]
[顕性腎症] → 腎症の病期
[腱反射]
インスリン作用が不足し、からだがブドウ糖を利用できない状態では、かわりに脂肪や蛋白質がエネルギー源として使われますが、そのときケトン体という物質が発生します。体内にケトン体が蓄積した状態をケトーシスといいます。ケトン体は弱酸性ですから、ケトーシスが進行すると血液が酸性化して、ケトアシドーシスと呼ばれる状態になります。意識障害から昏睡に至ることがあり、早急な治療が必要です。インスリン療法をしている人が、なんらかの理由で注射をしなかったときや、シックデイ(糖尿病の人が糖尿病以外の病気にかかったとき)に起こりがちです。
体内にケトン体が増えて溜まった状態のことで、吐き気や腹痛などの症状が現れます。ケトン体がさらに増えると、ケトアシドーシスになります。
インスリン作用が不足しブドウ糖を利用できない状態で、かわりに脂肪がエネルギー源として使われたときに発生する物質、アセトン、アセト酢酸、ヒドロキシ酪酸の総称。ケトン体は血液や体液に溜まり、血液検査や尿検査で検出されます。
遺伝子の研究が進んだことで、多くの病気に遺伝子の異常が関係していることがわかってきました。糖尿病も遺伝的要素が関係して発病する病気ですが、MODY 遺伝子やミトコンドリア遺伝子の異常など、すでに原因遺伝子の異常が確認されたものもあります。これらの糖尿病では、インスリン作用不足の程度や合併症の起きやすさ、血糖値以外に現れる影響などに、それぞれ特徴があります。
健康食品という言葉の意味は、現在のところ定義づけられていません。消費者庁が認可した特定保健用食品などの、ある特定の効果が期待できるものや不足気味の栄養を補給できるものなど、健康の維持・増進に役立つものもあります。しかしそれ以外の一般的に健康食品と呼ばれているものは、具体的な効果は科学的には認められていません。単にからだによいと考えられる食品、あるいは、商品のイメージアップのために“健康”という語句を用いている食品、という言い方もできます。
アキレス腱や膝蓋〈しつがい〉腱(膝の少し下)を叩いたときに、反射的に筋肉が収縮・伸張する現象。椅子の背もたれの方を向いて立て膝となりアキレス腱を叩くと、減弱から消失までよく観察できます。

 医療・健康情報グループ検索
医療・健康情報グループ検索